היפרקלצמיה: כאשר רמת הסידן בדם חורגת מהנורמה
- Dr. Shlomo Merchavy
- 22 בפבר׳
- זמן קריאה 3 דקות
עודכן: 16 באפר׳
מאת: ד"ר שלמה מרחבי
סידן (Calcium) הוא מהמינרלים החיוניים והדומיננטיים ביותר בגוף האדם. בעוד שרוב הציבור מקשר אותו לבריאות השלד והשיניים, תפקידיו הפיזיולוגיים רחבים בהרבה: הוא קריטי להתכווצות שריר הלב, להולכה עצבית תקינה, לתהליכי קרישת הדם ולפעילות אנזימטית רב-מערכתית. בשל חשיבותו, הגוף מקיים מנגנון ויסות הורמונלי הדוק השומר על רמת סידן בטווח צר מאוד. כאשר איזון זה מופר ורמת הסידן עולה מעל הערכים התקינים, נוצר מצב רפואי הנקרא היפרקלצמיה (Hypercalcemia).
מדובר בפתולוגיה שכיחה יחסית, אשר במקרים רבים מתגלה באקראי בבדיקות דם שגרתיות. עם זאת, ללא אבחון וטיפול, היא עלולה להוביל לפגיעה מערכתית קשה ואף למצבים מסכני חיים.
האטיולוגיה של היפרקלצמיה: מדוע זה קורה?

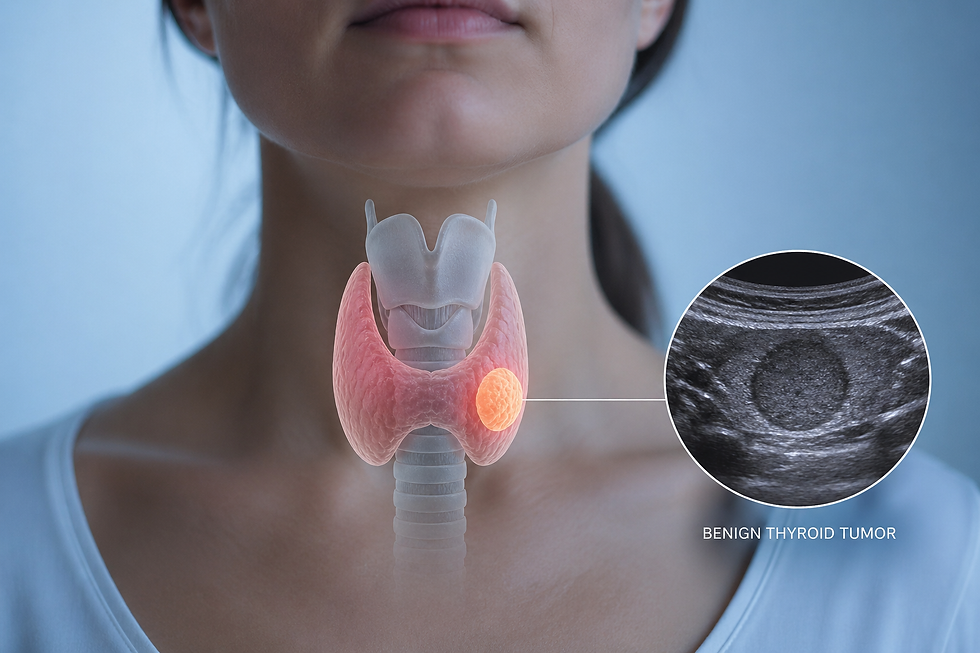
הגורם השכיח ביותר להיפרקלצמיה (בכ-85% מהמקרים במערך האמבולטורי) הוא פעילות יתר של בלוטות יותרת התריס, מצב המכונה היפר-פאראתירואידיזם ראשוני (Primary Hyperparathyroidism).
בלוטות אלו, ארבע במספר, ממוקמות בצוואר בסמוך לבלוטת התריס. תפקידן להפריש את הורמון ה-PTH (Parathyroid Hormone), האחראי על העלאת רמת הסידן בדם כאשר היא נמוכה. במצב של היפר-פאראתירואידיזם, אחת הבלוטות (ולעיתים יותר) הופכת לגידול שפיר (אדנומה) ומפרישה PTH ללא בקרה. כתוצאה מכך, הגוף "מגייס" סידן באופן פתולוגי דרך שלושה ערוצים:
שחרור סידן ממאגרי השלד (הגורם לירידה בצפיפות העצם).
ספיגה מוגברת של סידן במערכת העיכול.
צמצום הפרשת הסידן דרך הכליות.
גורמים נוספים, אם כי פחות שכיחים בקליניקה של מנתח ראש-צוואר, כוללים מחלות ממאירות, עודף ויטמין D, תופעות לוואי של תרופות מסוימות (כגון ליתיום או תיאזידים) ומחלות כליה כרוניות.
הביטוי הקליני: "התסמינים החבויים"
הקושי המרכזי באבחון היפרקלצמיה טמון בכך שהתסמינים הם לעיתים קרובות עמומים ואינם ספציפיים. מטופלים נוטים לייחס אותם לתשישות כללית או לגיל, אך הם מעידים על שיבוש פיזיולוגי עמוק:
מערכת העצבים המרכזית: ירידה בריכוז ובזיכרון, עייפות כרונית, עצבנות, מצב רוח ירוד ואף בלבול.
מערכת העיכול: עצירות עקשנית, כאבי בטן לא מוסברים ובחילות.
מערכת השתן: צמא מוגבר (פולידיפסיה) והשתנה מרובה, ובמקרים רבים הופעת אבנים בכליות.
שלד ושרירים: כאבי עצמות וחולשת שרירים.
מערכת הלב: במקרים קשים, הפרעות בקצב הלב ושינויים בלחץ הדם.
פרוטוקול אבחוני
האבחנה הראשונית היא מעבדתית: בדיקת דם לרמת סידן (Total & Ionized Calcium) בשילוב עם רמת הורמון ה-PTH.
כאשר האבחנה של היפר-פאראתירואידיזם מאוששת, אנו פונים לשלב הדימות כדי לאתר את המקור המדויק (לוקליזציה) של הבלוטה הפגועה לקראת תכנון כירורגי:
אולטרסאונד צוואר: בדיקה זמינה ולא פולשנית המבוצעת בקליניקה שלי להערכה ראשונית של בלוטות הצוואר.
מיפוי ססטמיבי (Sestamibi Scan): מיפוי רפואה גרעינית ייעודי לזיהוי אדנומות של יותרת התריס.
סיטי (CT) צוואר בפרוטוקול 4D: בדיקה מתקדמת המאפשרת דיוק מרבי באיתור בלוטות במיקומים אנטומיים מורכבים.
מתי נמליץ על טיפול כירורגי?
הטיפול הדפיניטיבי (הסופי) בהיפר-פאראתירואידיזם ראשוני הוא ניתוחי. אנו ממליצים על התערבות כירורגית כאשר מתקיים אחד מהקריטריונים הבאים:
רמת סידן הגבוהה ב-1 מ"ג/ד"ל ומעלה מעל הגבול העליון של הנורמה.
עדות לאוסטאופורוזיס או שברים פתולוגיים.
פגיעה בתפקוד הכלייתי או היסטוריה של אבנים בכליות.
מטופלים מתחת לגיל 50 (בשל הסיכון המצטבר לנזק ארוך טווח).
קיום תסמינים המשפיעים על איכות החיים.
החדשנות הכירורגית בניתוחי יותרת התריס (Parathyroidectomy)
הניתוח המודרני מבוסס על גישה זעיר-פולשנית (Minimally Invasive Parathyroidectomy). בזכות אמצעי הדימות המדויקים, ניתן לבצע את הסרת הבלוטה דרך חתך קטן מאוד בצוואר.
ככירורג ראש-צוואר, אני עושה שימוש בטכנולוגיות מתקדמות להבטחת בטיחות המטופל:
ניטור עצבי (Neuromonitoring): הגנה מקסימלית על עצבי מיתרי הקול במהלך הניתוח.
בדיקת PTH תוך-ניתוחית: בדיקת דם מהירה המבוצעת בזמן אמת בחדר הניתוח. ירידה חדה ברמת ההורמון מיד לאחר הסרת הבלוטה מאשרת כי המקור לבעיה הוסר בהצלחה והניתוח הסתיים.
סיכום וחשיבות הגילוי המוקדם
היפרקלצמיה אינה רק נתון מעבדתי חריג; היא מחלה פרוגרסיבית העלולה לגרום לנזק בלתי הפיך לכליות ולשלד. אבחון מוקדם מאפשר לנו לבצע התערבות ממוקדת, קצרה ובטוחה, המובילה לנרמול מהיר של רמות הסידן ולשיפור דרמטי בתחושת המטופל.
במידה ועלה חשד להיפרקלצמיה בבדיקות הדם, מומלץ לפנות להערכה מקיפה אצל מנתח ראש-צוואר המיומן בפתולוגיות של בלוטות יותרת התריס, כדי להבטיח אבחנה מדויקת וטיפול מותאם אישית.



תגובות